Pubalgia ed osteopatia
La pubalgia è una condizione infiammatoria a carico della sinfisi pubica e delle zone circostanti quali inguine, parte interna delle cosce e parte bassa del ventre. E’ causata da ripetute sollecitazioni traumatiche con conseguente microtrauma da trazione.
E’ stata descritta per la prima volta da Beer nel 1924 e ad oggi è riconosciuta come una delle più croniche e debilitanti sindromi che colpiscono gli atleti.
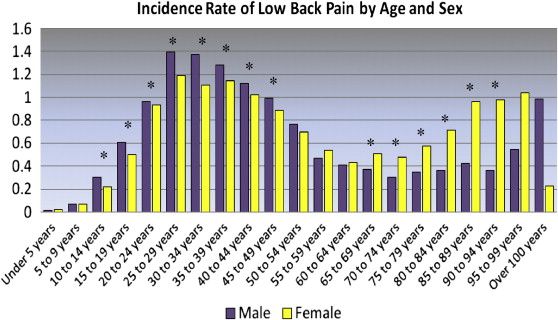
La maggior parte degli atleti colpiti praticano sport come il calcio ed ingenerale la percentuale di sportivi (osteopatia per sportivi) affetta da tale patologia è compresa tra lo 0,5% e il 7%.
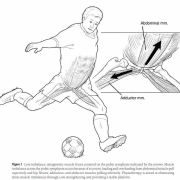
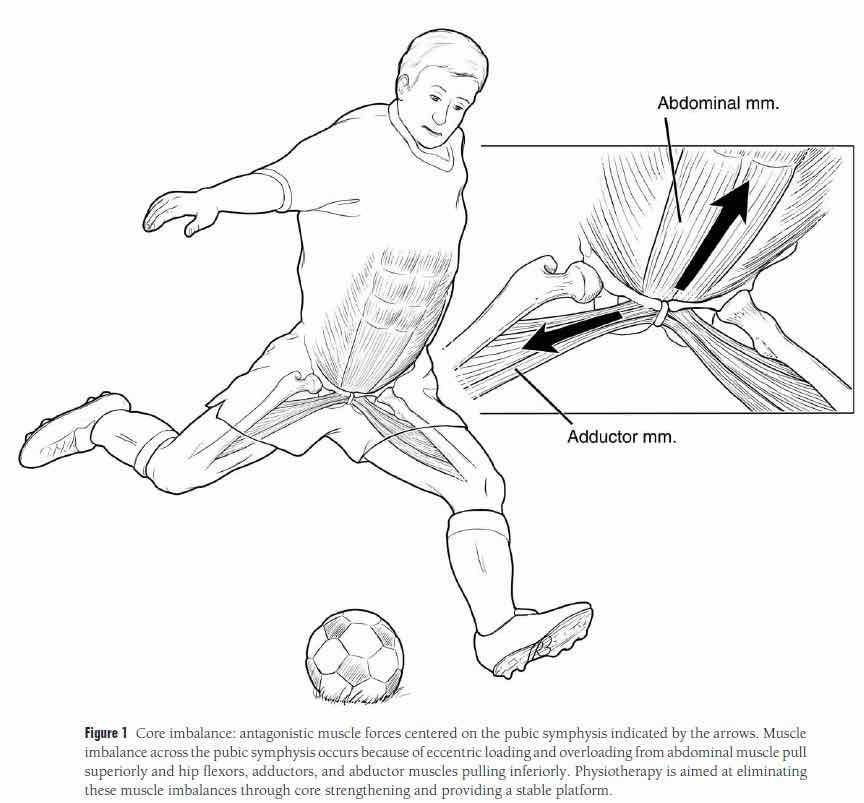
La sinfisi pubica è un’articolazione fibrocartilaginea; i muscoli addominali (retto addominale e muscoli obliqui esterni ed interni) si attaccano sia nella parte superiore dell’articolazione sia del legamento inguinale, mentre i muscoli adduttori (pettineo, adduttore lungo, grande…) nella parte inferiore del pube.
Pertanto disfunzioni a carico della sinfisi pubica possono influenzarne la mobilità articolare ed andare a creare un sovraccarico della muscolatura prima citata. Il bacino è composto oltrechè dalla sinfisi pubica, anche dalle due articolazioni sacro ilache che tramite un effetto “molla” possono creare disfunzioni a livello della sinfisi stessa.
Inoltre il bacino in generale viene visto come un’unica unità funzionale insieme alle anche ed alla lombare.
E’ grazie ad un esame obiettivo approfondito che l’osteopata cerca di trovare le varie disfunzioni articolari alla base di tale patologia.
Ma tale patologia è dovuta soprattutto ad un non corretto bilanciamento tra i muscoli addominali ed adduttori e tale ipotesi è stata proposta come fattore eziologico della pubalgia. La perdita di equilibrio di tali forze predispone l’atleta ad una infiammazione del periostio causata da microtraumi ripetuti.
E’ così che passare il pallone, fare un cambiamento di direzione, fare un tackle diventa doloroso.
Che cosa può fare osteopata quando ha di fronte uno sportivo con pubalgia?
In letteratura viene proposto un approccio conservativo multidisciplinare in cui è presente anche una parte di terapia manuale; quindi l’osteopatia risulta essere molto utile in un contesto integrato di trattamento.
Probabilmente la parte di maggior lavoro, una volta ridotte le disfunzioni a carico del bacino / arti inferiori / colonna vertebrale da parte dell’osteopata, è quella di effettuare esercizi mirati di rinforzo muscolari dei gruppi prima elencati per poter permettere un corretto svolgimento del gesto tecnico senza creare sovraccarichi.
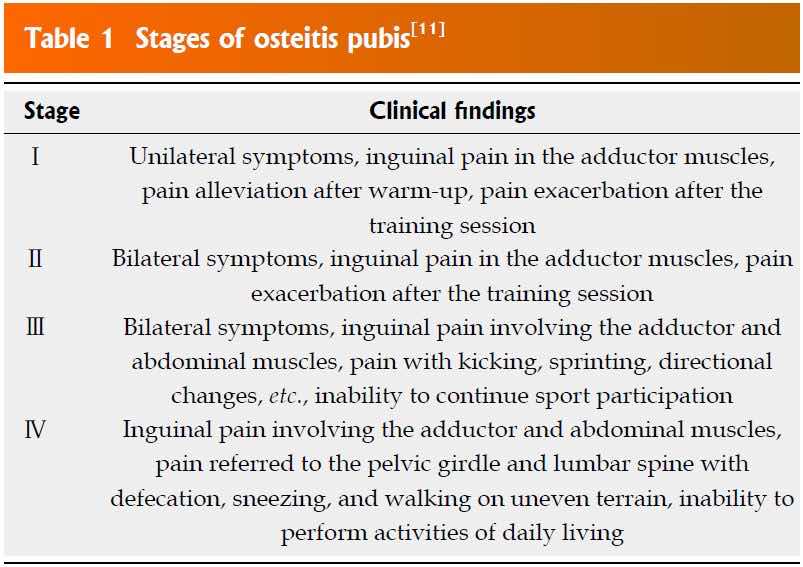
La durata della sintomatologia può durare diverse settimane e/o mesi.
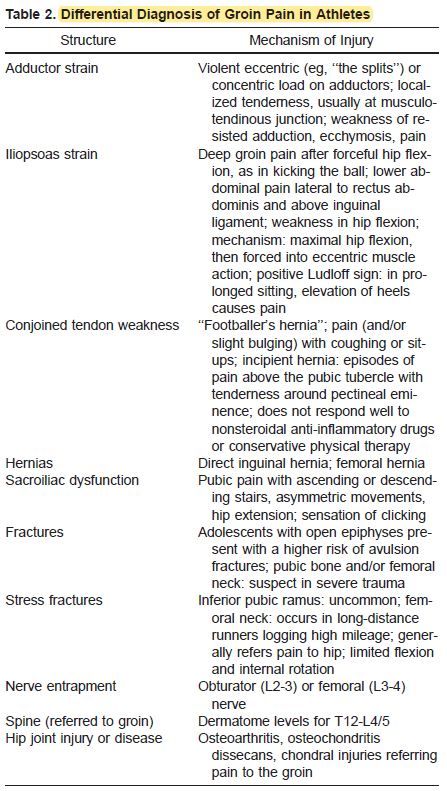
Diagnosi differenziale della pubalgia
Prenota una prima visita osteopatica presso gli studi di Milano in Via Rovereto 14 (osteopata milano) e Segrate in Via Cesare Battisti 31 (osteopata segrate).